
РЕЗОЛЮЦІЯ: Громадського обговорення навчальної програми статевого виховання
ЧОМУ ФОНД ОЛЕНИ ПІНЧУК І МОЗ УКРАЇНИ ПРОПАГУЮТЬ "СЕКСУАЛЬНІ УРОКИ"
ЕКЗИСТЕНЦІЙНО-ПСИХОЛОГІЧНІ ОСНОВИ ПОРУШЕННЯ СТАТЕВОЇ ІДЕНТИЧНОСТІ ПІДЛІТКІВ
Батьківський, громадянський рух в Україні закликає МОН зупинити тотальну сексуалізацію дітей і підлітків
Відкрите звернення Міністру освіти й науки України - Гриневич Лілії Михайлівні
Представництво українського жіноцтва в ООН: низький рівень культури спілкування в соціальних мережах
Гендерна антидискримінаційна експертиза може зробити нас моральними рабами
ЛІВИЙ МАРКСИЗМ У НОВИХ ПІДРУЧНИКАХ ДЛЯ ШКОЛЯРІВ
ВІДКРИТА ЗАЯВА на підтримку позиції Ганни Турчинової та права кожної людини на свободу думки, світогляду та вираження поглядів
- Гідрологія і Гідрометрія
- Господарське право
- Економіка будівництва
- Економіка природокористування
- Економічна теорія
- Земельне право
- Історія України
- Кримінально виконавче право
- Медична радіологія
- Методи аналізу
- Міжнародне приватне право
- Міжнародний маркетинг
- Основи екології
- Предмет Політологія
- Соціальне страхування
- Технічні засоби організації дорожнього руху
- Товарознавство продовольчих товарів
Тлумачний словник
Авто
Автоматизація
Архітектура
Астрономія
Аудит
Біологія
Будівництво
Бухгалтерія
Винахідництво
Виробництво
Військова справа
Генетика
Географія
Геологія
Господарство
Держава
Дім
Екологія
Економетрика
Економіка
Електроніка
Журналістика та ЗМІ
Зв'язок
Іноземні мови
Інформатика
Історія
Комп'ютери
Креслення
Кулінарія
Культура
Лексикологія
Література
Логіка
Маркетинг
Математика
Машинобудування
Медицина
Менеджмент
Метали і Зварювання
Механіка
Мистецтво
Музика
Населення
Освіта
Охорона безпеки життя
Охорона Праці
Педагогіка
Політика
Право
Програмування
Промисловість
Психологія
Радіо
Регилия
Соціологія
Спорт
Стандартизація
Технології
Торгівля
Туризм
Фізика
Фізіологія
Філософія
Фінанси
Хімія
Юриспунденкция
Ад'юванти (ко-анальгетики)
Ад'юванти — препарати різних фармакологічних груп, що за механізмом дії не належать до анальгетиків, але які часто використовуються в комплексній знеболювальній терапії для посилення ефекту як ненаркотичних, так і наркотичних анальгетиків. Тому їх називають ко-анальгетиками.
У паліативній медицині ад'юванти також застосовуються за їхніми прямими показаннями. Призначення ко-анальгетиків також дає змогу знизити дозу наркотичного анальгетика, що особливо актуально в разі розвитку побічних ефектів. Ад'юванти з різними механізмами дії можна комбінувати для потенціювання ефекту (табл. 4).
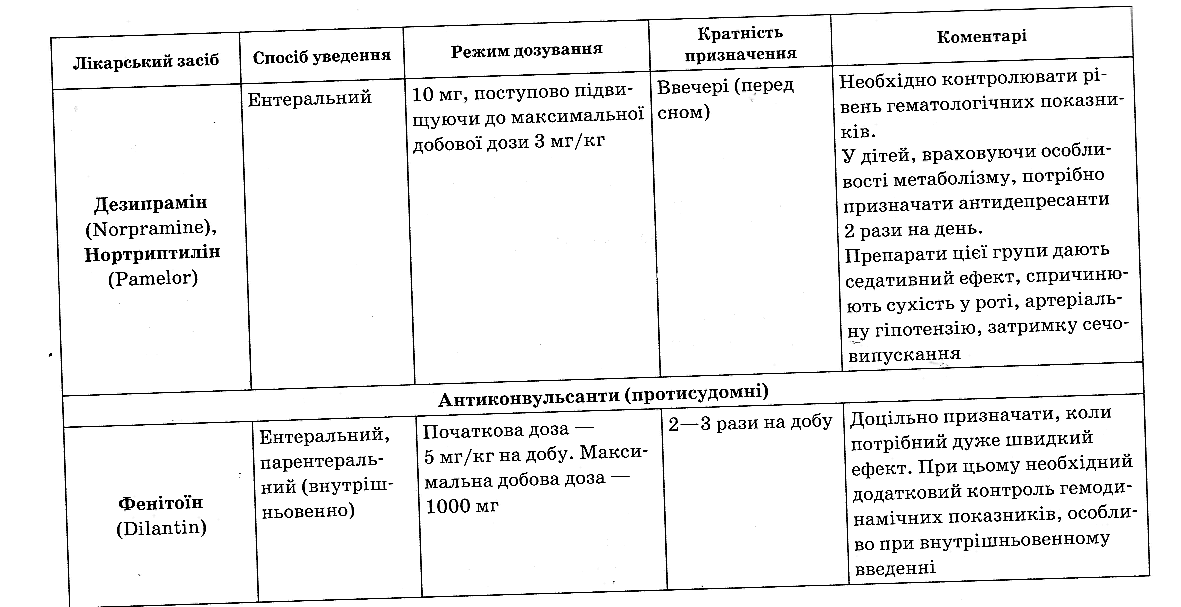
| Лікарський засіб | Спосіб уведення | Режим дозування | Кратність призначення | Коментарі |
| Психостимулятори | ||||
| Метилфенидат (Риталин) | Ентеральний | Початкова доза — 2,5—5 мг 2 рази на добу | Опівдні, опівночі | Ефективний при вираженому седативному ефекті на тлі приймання наркотичних анальгетиків. Сприяє короткочасному полегшенню депресії |
| Декстроамфета-мін | Ентеральний | Дозу препарату слід поступово збільшувати на 0,05—0,1 мг/кг до максимальної добової дози 20 мг | Зазвичай двічі — вранці і вдень | Слід пам'ятати, що препарат може підсилити дисфорію/ збудження. Приймання препарату в період неспання (не призначати перед сном) |
| Трициклічні антидепресанти (при виникненні токсичності, можна спробувати призначити інші препарати цієї групи) | ||||
| Амітриптилін (Еіауіп) | Ентеральний | Початкова доза — 10 мг, з поступовим збільшенням на 0,2— 0,4 мг/кг кожні 2— 3 дні до максимальної добової дози 5 мг/кг | Увечері(перед сном) | Виявляє високу ефективність при нейропатичному болю, ді-зестезії; покращує сон |




 За допомогою ад'ювантних і симптоматичних засобів можна посилити дію анальгетиків, а також запобігти або купірувати різні симптоми, що супроводжують хронічний больовий синдром.
За допомогою ад'ювантних і симптоматичних засобів можна посилити дію анальгетиків, а також запобігти або купірувати різні симптоми, що супроводжують хронічний больовий синдром.
Глюкокортикоїди завдяки їхній протизапальній і протина-бряковій дії виявляються ефективними при головному болю, зумовленому підвищенням внутрішньочерепного тиску; при болю ііиаслідок розтягнення капсул печінки та селезінки; при стисненні нервів і спинного мозку; пухлинах заочеревинного простору й малого таза; порушеннях лімфовідтоку, інфільтрації м'яких тканин тулуба і шиї; кісткових метастазах. Серед іншого, глюкокортикоїди підвищують апетит і в деяких випадках спричинюють незначну ейфорію, сприяючи покращанню настрою. Найчастіше з глюкокортикоїдних препаратів застосовуються дексаметазон (даксин, дексабене, дексавен, дексазон, фортекортин та ін.).
Для покращання апетиту та настрою препарат призначають у невисоких дозах (2—4 мг) одноразово вранці. При підтримуваль-ній терапії добову дозу препарату ділять на 2—3 приймання. У разі підвищення внутрішньочерепного тиску внаслідок пухлинного або метастатичного ураження головного мозку, необхідно призначати більші дози дексаметазону (8—32 мг) за 3—4 приймання. Спочатку препарат протягом 3—4 днів уводять парентерально, потім переходять до таблеткової форми. Курс лікування: З—4 тижні, відміну препарату здійснюють поступово, зі щотижневим зниженням дози.
Побічна дія дексаметазону частіше проявляється при тривалому застосуванні нудотою, блюванням, брадикардією, аритмією, гіпотензією, іноді — колапсом (особливо при введенні високих доз препарату внутрішньартеріально), гіперглікемією і зниженням імунітету (загроза загострення інфекцій). Можливий розвиток стероїдних виразок травного тракту. Тому для захисту слизової оболонки шлунка, як правило, рекомендується призначення ранітидину.
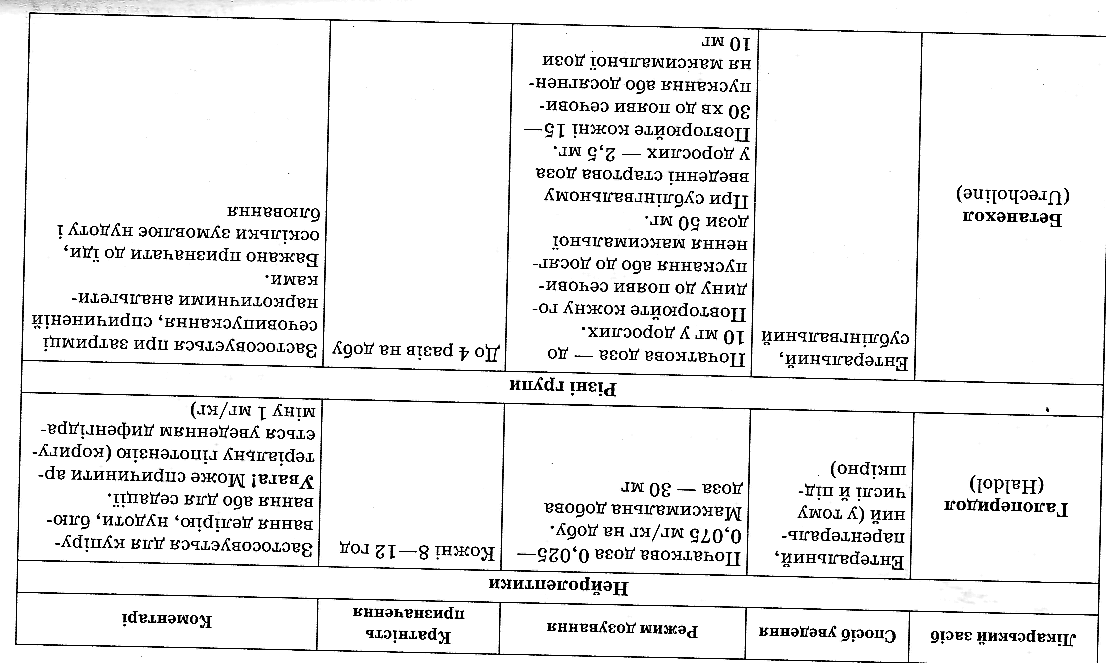
Протисудомні препарати допомагають при вираженому ней-ропатичному нападоподібному болю. У подібних випадках можна призначати карбамазепін (карбадак, карбатол, тегретол, фінлеп-син тощо), який також справляє антидепресивну дію й не пригнічує інтелектуальну діяльність. Препарат призначають у дозі 200—1200 мг на добу за 2—3 приймання. Аналогічну дію справляє клоназепам (антелепсин), добова доза якого — 1—4 мг. Протисудомні препарати спочатку призначають у мінімальних дозах, потім дозу доводять до максимальної й поступово знижують. Побічна дія препаратів: втрата апетиту, нудота, блювання, головний біль, сонливість. Рідко — лейкопенія, тромбоцитопенія, агранулоцитоз, гепатит і шкірні алергійні реакції.
Психотропні засоби (транквілізатори, нейролептики, антидепресанти) є обов'язковим компонентом комбінованого лікування ХБС, так як різні психічні розлади виникають у більшості пацієнтів, у тому числі: депресія, іпохондрія, страхи, безсоння, астенія, агресивність, психогенна невралгія, анорексія, нудота, блювання, порушення функції кишок, дизурія та ін.
Транквілізатори призначають для усунення страху, неспокою, тривоги, при порушеннях сну. Анксіолітичні седативні препарати (бензодіазепіни) підвищують стійкість організму до болю й пом'якшують психопатичні порушення.
Діазепам (валіум, реланіум, седуксен, сибазон, фаустан) призначають у дозі 5—60 мг на добу за 2—3 приймання. Підбір дози індивідуальний залежно від вираженості симптоматики. Тим, хто працює, основну дозу препарату призначають на ніч.
Феназепам ефективніший при страху і тривожному синдромі, призначають по 1—2 мг 2—3 рази на добу.
Тазепам (оксазепам, нозепам) справляє анксіолітичну та седативну дію, призначають по 5—10 мг 2—3 рази на добу.
Рудотель — транквілізатор, який призначають у денний час по 5—10 мг 2—3 рази на добу.
Баклофен — справляє антиспастичну і помірну анальгезивну дію, підбір дози здійснюється індивідуально, середня добова доза: ЗО—75 мг за 3 приймання.
Найчастіші побічні явища при прийманні бензодіазепінів: сонливість, адинамія, головокружіння, іноді — порушення сну, галюцинації. У разі тривалого застосування можливий розвиток лікарської залежності, порушення пам'яті.
Антидепресанти підвищують ефективність лікування ХБС, потенціюючи дію анальгетиків, особливо при неиропатичному болю, що супроводжується гіпер- і парестезіями. Найефективнішими в подібних випадках є амітриптилін (амізол) і іміпрамін (меліпрамін, прилоиган). Початкова доза препаратів 2—50 мг на ніч, потім протягом 5—6 днів дозу індивідуально підвищують до 150—200 мг (основна частина дози приймається на ніч). Позитивний ефект препаратів проявляється через декілька днів.
Лікування продовжується тривало, при досягненні ефекту дозу препарату знижують поступово. Побічні ефекти: нудота, загальна слабкість, пітливість, ортостатичний колапс, у разі тривалого застосування можливі закрепи, дизурія й аритмія.
Нейролептики застосовують, головним чином, при супровідних психбтичних розладах і тяжкому больовому синдромі, який погано купірується опіоїдами. Нейролептики потенціюють дію наркотичних анальгетиків, купірують психомоторне збудження, дають седативний ефект.
Галоперидол (галопер, сенорм) призначають по 0,5—5 мг 2—З рази на добу після їди. За потреби дозу збільшують до досягнення ефекту (10—14 мг на добу), надалі поступово знижуючи її.
Тизерцин (левомепромазин) справляє також антидепресивну, анальгезивну й протиблювотну дію. Курс лікування починають з денної дози 25—50 мг парентерально, поступово збільшуючи її до 200—300 мг з подальшим поступовим зниженням. Тривале лікування нейролептиками може супроводжуватися розвитком екстрапірамідних порушень (паркінсонізм, м'язова дистонія), швидкої стомлюваності, сонливості, можливі закрепи, сухість у роті, ортостатичний колапс, тахікардія, агранулоцитоз.
Завжди необхідно встановити причину больового синдрому, що важливо для призначення адекватної терапії. Вибір ад'юванта цілком залежить від типу больового синдрому в пацієнта. Наприклад, трициклічні антидепресанти, що діють як седативно, так і анальгетично, будуть ефективні з нейропатичним болем, безсонням. Деякі ад'юванти Дуже специфічні, інші — кортикостероїди — показані для різних типів болю та інших симптомів.
Кортикостероїди можуть полегшити кістковий й нейропатич-
ний біль, біль при розтягуванні капсули внутрішніх органів, блювання при підвищенні внутрішньочерепного тиску або частковій
обструкції кишок. Вони також підвищують апетит і покращують
загальний стан пацієнта.
Симптоматичні засоби
Різні симптоматичні лікарські препарати застосовуються в паліативній медицині для профілактики і купірування симптомів, які виникають у результаті лікування або супроводжують перебіг захворювання.
Спазмолітики показані при вісцеральному і спастичному болю, зумовленому спазмом гладеньких м'язів. Застосовуються холінолітики (атропіну гідрохлорид, платифілін, скополамін) і
комбіновані препарати (баралгін, спазмалгін, спазмалгон, спаз-ган, спазмовералгін, но-спазм, но-шпа).
Антигіетамінні засоби (димедрол, діазолін, піпольфен, су-прастин, тавегіл) зменшують свербіж, набряк і гіперемію шкіри, справляють слабку спазмолітичну, седативну та снодійну дію (димедрол, піпольфен).
Ранітидин або циметидин призначають одночасно з глюкокор-тикостероїдами і НПЗП для профілактики ерозивно-виразкових ускладнень у травному каналі. Профілактична доза ранітидину — 150 мг на ніч щоденно, при нирковій недостатності — по 75 мг два рази на добу.
Протиблювотні засоби застосовуються для профілактики й усунення нудоти і блювання різного генезу, що розвивається внаслідок хіміотерапії, побічної дії лікарських препаратів, поширення пухлинного процесу та його ускладнень.
Проносні препарати для онкологічних хворих. Регулювання і нормалізація функції кишок у тяжких хворих має величезне значення, тому що розвиток закрепів значно погіршує стан хворих та може призвести до калового завалу і кишкової непрохідності, усунення яких часто становить серйозну проблему. Проносні засоби застосовують у хворих з хронічними закрепами, порушенням функції кишок центрального характеру, які приймають опі-ати. Проносні засоби підбирають хворому індивідуально, починаючи з простих препаратів, що справляють помірну проносну дію, потім призначають сильніші засоби. Призначення проносних не показане в тих випадках, коли у хворого є ознаки кишкової непрохідності або органічні зміни, які можуть призвести до її розвитку. При тривалій затримці відходження калу перед призначенням проносних препаратів доцільно спочатку за допомогою клізм звільнити термінальні відділи товстої кишки.
Протидіарейні препарати призначають при діареї різного генезу, яка може бути наслідком протипухлинної гормоно-хіміо-терапії, супровідної лікарської терапії або променевого лікування. Серед них — в'яжучі та протизапальні засоби, препарати, які знижують тонус і моторику кишок, сорбенти.
Діуретини показані при набряках, лімфовенозному стазі, по-лісерозитах, набряку мозку. Щоб уникнути розвитку водно-електролітних порушень, діуретини призначають короткими курсами у невисоких дозах, поєднуючи з прийманням аспаркаму (панан-гін). Перевагу треба віддавати калійзберігальним препаратам: ве-рошпірон (спіринолактон, альдактон) і діуретинам комбінованої дії (тріампур,діазид, амілоретик,лорадур, ізобар).
Бісфосфонати — порівняно нова група препаратів, які спо-ііільнюють розвиток остеопорозу та сприяють у поєднанні з аналь-гіітиками зменшенню болю при кісткових метастазах: міакаль-цик (кальцитонін), бонефос, остак, аредіа, зомета та ін. Перед призначенням препаратів необхідно визначити рівень кальцію в крові й за потреби вжити заходів щодо додаткової корекції гіпер-кальціємії. Найефективнішим препаратом цієї групи є міакаль-цик, знеболювальна дія якого пов'язана також із впливом на відповідні рецептори центральної нервової системи.
Антигеморагічні засоби застосовують для профілактики та лікування кровотеч, що пов'язані з основним захворюванням або є результатом розвитку гематологічних ускладнень медикаментозної терапії: вікасол, етамшлат, памба. Подекуди, при ранових кровотечах, можна використати тахокомб, берипласт, геласпон, гельфоум, гемостатичну губку.
Річні лікарські засоби патогенетичної терапії ХБС. У комплексному лікуванні ХБС застосовують низку препаратів, які не справляють пряму анальгезивну дію, але здатні підвищити загальний знеболювальний ефект за рахунок впливу на різні патогенетичні ланки складного механізму виникнення болю.
Агоністи адренергічних «2-рецепторів (клонідин, гуанфацин, метилдопа, сирдалуд та ін.) сприяють пригніченню проявів каузалгії і потенціюють дію опіоїдів, навіть у разі розвитку толерантності до них.
Клонідин (клофелін, гемітон) стимулює постсииаптичні а2-адренорецептори гальмівних структур головного мозку й потенціює дію опіоїдних препаратів у разі розвитку резистентності до них. Дозування препарату індивідуальне, початкова доза — 0,075 мг 3 рази на добу. Гуанфацин (естулік) має менше виражену дію на кровообіг, але тривалішу анальгезивну дію, початкова доза — 0,5—1 мг на ніч. Сирдалуд (тизанідин) — міорелаксант центральної дії, може бути ефективним при фантомному болю резистентному до опіатів, спазматичному м'язовому болю. По чаткова доза — до бмг на добу, по 2 мг 3 рази на день. Оскількі стандартних схем призначення перерахованих препаратів для лі кування больового синдрому не існує, їх треба застосовувати в мі' німальних початкових дозах, але контролювати артеріальний тиск і дотримуватися режиму гіпергідратації, з подальшою корекцією дози.
Блокатори кальцієвих каналів (ніфедипін, німодипін, вера-паміл) можуть використовуватись як засоби патогенетичної терапії ХБС.
Верапаміл (веракард, ізоптин, фалікард, фіноптин) у невисоких початкових дозах (40 мг 3 рази на добу) знижує інтенсивність
нейропатичного фантомного болю, не спричинюючи гемодина-мічних порушень.
Антагоністи збуджувальних амінокислот в експерименті виявили свою ефективність при нейропатичному болю, що важко купірується, у клінічній практиці при гіпералгезії й алодинії з препаратів цієї групи застосовуються кетамін і каліпсол.
| <== попередня сторінка | | | наступна сторінка ==> |
| Делірій | | | Ад'юванти при специфічному больовому синдромі |
|
Не знайшли потрібну інформацію? Скористайтесь пошуком google: |
© studopedia.com.ua При використанні або копіюванні матеріалів пряме посилання на сайт обов'язкове. |