
РЕЗОЛЮЦІЯ: Громадського обговорення навчальної програми статевого виховання
ЧОМУ ФОНД ОЛЕНИ ПІНЧУК І МОЗ УКРАЇНИ ПРОПАГУЮТЬ "СЕКСУАЛЬНІ УРОКИ"
ЕКЗИСТЕНЦІЙНО-ПСИХОЛОГІЧНІ ОСНОВИ ПОРУШЕННЯ СТАТЕВОЇ ІДЕНТИЧНОСТІ ПІДЛІТКІВ
Батьківський, громадянський рух в Україні закликає МОН зупинити тотальну сексуалізацію дітей і підлітків
Відкрите звернення Міністру освіти й науки України - Гриневич Лілії Михайлівні
Представництво українського жіноцтва в ООН: низький рівень культури спілкування в соціальних мережах
Гендерна антидискримінаційна експертиза може зробити нас моральними рабами
ЛІВИЙ МАРКСИЗМ У НОВИХ ПІДРУЧНИКАХ ДЛЯ ШКОЛЯРІВ
ВІДКРИТА ЗАЯВА на підтримку позиції Ганни Турчинової та права кожної людини на свободу думки, світогляду та вираження поглядів
- Гідрологія і Гідрометрія
- Господарське право
- Економіка будівництва
- Економіка природокористування
- Економічна теорія
- Земельне право
- Історія України
- Кримінально виконавче право
- Медична радіологія
- Методи аналізу
- Міжнародне приватне право
- Міжнародний маркетинг
- Основи екології
- Предмет Політологія
- Соціальне страхування
- Технічні засоби організації дорожнього руху
- Товарознавство продовольчих товарів
Тлумачний словник
Авто
Автоматизація
Архітектура
Астрономія
Аудит
Біологія
Будівництво
Бухгалтерія
Винахідництво
Виробництво
Військова справа
Генетика
Географія
Геологія
Господарство
Держава
Дім
Екологія
Економетрика
Економіка
Електроніка
Журналістика та ЗМІ
Зв'язок
Іноземні мови
Інформатика
Історія
Комп'ютери
Креслення
Кулінарія
Культура
Лексикологія
Література
Логіка
Маркетинг
Математика
Машинобудування
Медицина
Менеджмент
Метали і Зварювання
Механіка
Мистецтво
Музика
Населення
Освіта
Охорона безпеки життя
Охорона Праці
Педагогіка
Політика
Право
Програмування
Промисловість
Психологія
Радіо
Регилия
Соціологія
Спорт
Стандартизація
Технології
Торгівля
Туризм
Фізика
Фізіологія
Філософія
Фінанси
Хімія
Юриспунденкция
Лікування пролежнів
Лікування пролежнів проводять з урахуванням стадії розвитку патологічного процесу. Основні принципи лікування пролежнів:
• усунення зовнішнього тиску і запобігання подальшому поширенню некрозу;
• захист прилеглої шкіри й рани від інфекції;
• загальне та місцеве застосування препаратів, які покращують кровопостачання і трофіку тканини;
• видалення некротичних тканин (хірургічна некректомія, аутолітична або ензиматична санація);
• підтримання в рані вологого средовища та нормальної температури; стимуляція репаративних процесів; знеболення.
У І і II стадіях лікування спрямоване на захист шкіри від інфекції та покращання трофіки тканин з метою запобігти розвитку некротичних процесів або їхньої мінімізації.
У III і IV стадіях основна увага приділяється очищенню рани від некротичних тканин, 'профілактиці інфекції, підтриманню вологого середовища в рані, стимуляції репаративних процесів.
Для лікування пролежнів застосовують різні зовнішні засоби: мазі на основі антибіотиків (бацитрацин, гараміцин, кліміцин, далацин-ц, імекс, лінкоміцинова мазь, синтоміцинова емульсія, банеоцин, драполен, дермазин); мазі з протизапальною дією і ті, що покращують регенерацію (лінімент Вишневського, вінілін, левомеколь, левосин, діоксизоль, трофодерміп, вулнузан, мети-лурацил, пропоцеум, пантеноль); мазі з протеолітичною (іруксол, фібролан, профезим, віпросал) і анальгезивною дією (фастин, меновазин, альгезал).
Пов'язки, які застосовують для лікування пролежнів, повинні відповідати таким вимогам: захищати рану від забруднення та інфекції; сприяти підтриманню вологи та нормальної температури в рані; адсорбувати надлишок ексудату; забезпечувати максимально можливу активність хворого. Пов'язка може виконувати і спеціальні функції залежно від необхідності: при кровотечі використовують пов'язки з розчином адреналіну гідрохлориду або з гемостатичною губкою; дезодоруючий ефект надають пов'язки з сорбентами, активованим вугіллям (у вигляді верхнього сухого шару), гелем метронідазолу; знеболювального ефекту можна досягти, застосовуючи для пов'язки 0,1 % суміш морфіну гідрохлориду з гелем або маззю тощо. Для запобігання приклеюванню пов'язки до рани застосовують мазі (левоміколь, левосин, діоксизоль тощо), гідрогелі, гідрополімери.
Особливу увагу потрібно приділяти особистій гігієні пацієнтів і дотриманню правил асептики. Незважаючи на тяжкість стану пацієнтів, слід організувати регулярне обмивання тіла теплою водою 1—2 рази на день і ретельне підмивання після кожного акту дефекації та сечовипускання з наступним обробленням шкіри кремами і мазями. Враховуючи те що хворі особливо піддаються ' інфекції, необхідно суворо дотримуватися правил асептики при всіх процедурах і захищати хворих від небажаного контакту з носіями інфекції з боку доглядальників, родичів або відвідувачів.
Некроз шкіри, що настав, загрожує дуже повільним відторгненням з утворенням виразки, що не гоїться і становить загрозу інфікування, виникнення вологої гангрени. Щоб уникнути цього, ділянки шкіри з ознаками початку некрозу кілька разів на день змащують концентрованим розчином калію перманганату.
Для хворих з метастазами в хребет або трубчасті кістки м'які і пружинні матраци посилюють больові відчуття. Цим хворим необхідне жорстке ліжко, найкраще — тонкий поролоновий або волосяний матрац, що не прогинається, на дерев'яному щиті або дерев'яній кушетці. Простирадла мають бути без швів. Натільна білизна — вільна, така, що легко знімається.
Паліативна допомога при великих ускладнених ранах
Найпоширеніша причина ускладнених хронічних ран в онкологічній практиці — це ракові розростання. Вони є первинною або вторинною злоякісною пухлиною, яка утворює виразку. Наслідки — біль, ексудація, кровотеча, інфікування, неприємний запах. Кожен випадок злоякісної виразки унікальний і вимагає індивідуального підходу. Оскільки рани зі злоякісними розростаннями гояться рідко, основною метою лікування злоякісної виразки є контроль симптомів, покращання якості життя та забезпечення психологічного комфорту пацієнта. Способи лікування та використовувані перев'язувальні матеріали вибираються залежно від характерних для цього випадку симптомів.
За наявності кровотечі використовують альгінати. їх накладають на ділянки відкритих ран, що кровоточать. Щоб уникнути болю й додаткової кровотечі при зміні пов'язки, слід не допускати пересихання альгінату і прилипання його до рани. Для цього при зміні пов'язки її необхідно заздалегідь зволожити невеликою кількістю стерильного ізотонічного розчину натрію хлориду.
Якщо кровотеча рясна, слід вжити екстрених заходів, наприклад, виконати місцеву аплікацію розчину адреналіну або гемостатичної губки. Свербіж часто виникає, коли ракові вузли починають розвиватися під шкірою. У цьому разі застосовують пов'язки з гідрогелем, які справляють охолоджувальну дію, причому ефект посилюється, якщо перев'язувальний матеріал зберігався в холодильнику. Слід накласти серветку з гідрогелем на поверхню рани та покрити ще одним перев'язувальним шаром, використовуючи, наприклад, серветку Те^асіегт або будь-яку плівку (наприклад, плівку для упаковки харчових продуктів). Цей другий шар щільно прикріплюють по краях, щоб гідрогель не висихав. Якщо з рани виділяється велика кількість ексудату, слід накласти ще й абсорційний шар, а потім щільно зафіксувати пов'язку.
Щоб зменшити свербіж, можна також використовувати зволожувальний крем з додаванням ментолу (2—3 рази на день або частіше, якщо це необхідно).
Неприємний запах виникає найчастіше в результаті того, що пнаеробні бактерії розкладають жирні кислоти у змертвілих тка-ішнах, тому важливо своєчасно видаляти некротичні кірки. Для усунення неприємного запаху використовують метронідазол. Може допомогти як системне застосування цього препарату, так і зовнішнє застосування 0,8 % гелю метронідазолу, але гель менш ефективний. Гель метронідазолу можна змішувати в рівних пропорціях з гідрогелем або з гідроколоїдним гелем. Також можна використовувати пов'язки з товченим вугіллям. Причому вугілля завжди повинне використовуватися як другий шар пов'язки, оскільки просякання вугілля рановим ексудатом робить його неефективним. При обробці інфікованих ранових поверхонь з виділенням ексудату можна застосовувати йодовідон, а також абсорбційні матеріали, наприклад альгінати, гідроколоїд або абсорційні прокладки. Може також знадобитися системне застосування антибіотиків.
Біль у пацієнта з великими ранами може бути хронічним або виникати тільки під час зміни пов'язки. Передусім лікар повинен підібрати адекватне знеболення.
Зовнішнє застосування суміші морфіну (при концентрації морфіну до 0,1 %) з відповідним кремом або гелем-носієм може забезпечити належний знеболювальний ефект протягом 8 год. У іншому разі необхідно або запобігти прилипанню пов'язки до рани, або підібрати пов'язку іншого зразка. Якщо з перев'язувального матеріалу доступні лише марлеві серветки, щоб запобігти прилипанню, слід нанести на них вазелін або олію. Лікувальні 'мазі перешкоджають прилипанню пов'язки і водночас допомагають усунути інфекцію.
При догляді за пацієнтами з ускладненими великими ранами медсестра повинна робити все можливе, щоб запобігти ускладненню, тобто дотримувати при зміні пов'язки принципів асептики, а також робити все, щоб звести біль до мінімуму. Хворий потребує психологічної підтримки під час зміни пов'язки. Якщо вигляд рани неприємний для пацієнта, потрібно прикрити рану при перев'язці або покликати помічника, який відволікав би хворого, наприклад, тримаючи його за руку або розмовляючи з ним.
Важливо, щоб пацієнти уважно стежили за своєю зовнішністю, зокрема, за зачіскою, одягом, а жінки — і за макіяжем. Завдання медсестри — підтримувати їх у цьому і не забувати зробити комплімент.
Необхідно заохочувати пацієнтів бути якомога більше незалежними і рухливими. А також сприяти тому, щоб вони спілкувалися з оточуючими — сім'єю, друзями, іншими хворими.
Правила асептики
Дотримання правил асептики — необхідна умова для запобігання інфікуваннюта успішного лікування пацієнтів з великими ускладненими ранами.
Джерелами інфікування можуть стати хвора людина, заражені ним предмети, його постільна білизна, використані перев'язувальні матеріали, мазі й рідини. Зараження може виникнути в результаті прямого контакту з патогенними організмами через дефект на шкірі, наприклад, при контакті ранової поверхні з фекаліями хворого, із зараженими інструментами, при інвазивних процедурах, через стому і т. д.
На поширення інфекції впливають фізичний стан пацієнта, якість харчування, ступінь контакту з інфікованою людиною, дотримання пацієнтом правил гігієни. Вологе і тепле середовище ідеальне для розвитку інфекції. Деякі методи лікування, наприклад, хіміотерапія або променева терапія, а також стероїдна терапія можуть призвести до зниження імунітету в пацієнта.
Щоб уникнути або знизити ризик поширення інфекції, медперсоналу слід дотримуватися певних правил. Необхідно ретельно мити руки до й після роботи з пацієнтом. Не слід кидати брудну білизну на підлогу, стільці або класти її на інші ліжка.
Необхідно упевнитися в тому, що використані памперси і пелюшки не потрапили в кошик для брудної білизни. Медперсонал повинен одягатися чисто й охайно, закочувати рукави, застібати халат, акуратно прибирати довге волосся.
При поганому самопочутті слід уникати контакту з пацієнтом. Це запобігає як інфікуванню пацієнта, так і можливому захворюванню самого медпрацівника, ослаблений організм якого не здатний чинити опір зовнішній інфекції.
Медсестра повинна упевнитися, що кожен пацієнт має власний рушник, мочалку, посуд, стежити за тим, щоб особисті предмети хворого не використовувалися іншими пацієнтами.
Необхідно ретельно дотримуватися правил утилізації використаного матеріалу, роздавання їжі та годування пацієнтів.
При перев'язці ран слід застосовувати відповідну для кожного окремого випадку асептичну техніку, щоб процедура була безпечною і для медика, і для пацієнта. Якщо хтось із пацієнтів заразився, потрібно негайно доповісти про це лікарю та сприяти тому, щоб пацієнтові було призначено адекватне лікування.
Медперсоналу слід ретельно стежити за своїм здоров'ям, правильно харчуватися, дотримуватися графіка профілактичної імунізації, режима сну й правил особистої гігієни. Якщо робочий одяг забруднився під час перев'язування пацієнта, його необхідно змінити.
Гігієнапацієнта
Кожна людина — індивідуальність. Відповідно його уявлення про чистоту та гігієну також індивідуальні і можуть не збігатися з думкою медсестри, яка, перш за все, турбується про безпеку середовища, в якому перебуває пацієнт. Тому медсестра повинна розпитати хворого про його звичний режим, оцінити його стан і здатність самостійно дотримувати гігієни. її завдання — досягти компромісу з пацієнтом в такому разі. На рівень дотримання пацієнтом правил гігієни впливають соціальні, чинники, його фізичний і психологічний стан, терапія, що проводиться.
Завдання медсестри — пояснити пацієнтові необхідність дотримувати особистої гігієни. Вона повинна оцінити його стан і визначити чинники, що перешкоджають дотриманню гігієни. Слід допомагати пацієнтові при виконанні гігієнічних процедур контролювати біль і нудоту, більше спілкуватися з пацієнтом, сприяти зростанню самоповаги. Слід робити перев'язку так часто, як це необхідно (якщо з'являється неприємний запах). При перев' язках та гігієнічних процедурах потрібно намагатися позбавити пацієнта від неприємного видовища (коли він бачить пошкоджені частини свого тіла). При виконанні процедур важливо зрозуміти бажання пацієнта залишитися на самоті. Слід спонукати членів сім'ї хворого допомагати йому при виконанні гігієнічних проце-
Медсестра повинна постійно спостерігати за станом шкіри па-ціента, особливо в ділянках, схильних до стиснення: чи є почервоніння, сухість і тріщини, чи немає в складках шкіри ознак мікозу. Необхідно очищати шкіру, змінювати одяг і постільну білизну пацієнта моментально після забруднення, обережно переміщувати нерухомого пацієнта.
Закреп і діарея в інкурабельних хворих
Закреп і діарея часто супроводжують онкологічні захворювання. Закрепом називають стан, коли евакуація твердих калових . мас відбувається рідше, ніж це необхідно. Норма для кожного конкретного пацієнта може бути різною, адже навіть у здорових людей дефекація не завжди здійснюється щодня, проте евакуація калових мас рідше трьох разів на тиждень може бути визнана нормальною лише в 1 % випадків. Для тих онкологічних хворих, які приймають опіоїдні препарати й зазнають впливу багатьох інших супутніх чинників, дуже важливий постійний контроль над обставиною, що склалася.
Закреп може зумовлювати появу загрозливих вторинних симптомів. Наприклад, затримку сечовипускання або кишкову непрохідність. При кишковій непрохідності фекалії заповнюють пряму, товсту, а інколи навіть сліпу кишку. Поки калові маси контактують зі слизовою оболонкою, рідина з них абсорбується, унаслідок чого вони стають дуже твердими.
Поступово маса фекалій стає настільки великою, що видалити їх стає фізично неможливо. Розрідження верхніх фекальних мас у результаті функціонування бактерій може спричинювати діарею і так зване підтікання фекалій, коли пацієнт скаржиться на появу рідкого калу в невеликих кількостях після відсутності дефекації протягом тривалого періоду. Це може супроводжуватися спазматичним ректальним болем, тенезмами (тривалими болючими позивами до дефекації), здуттям живота, нудотою, блюванням; у пацієнтів похилого віку із запущеною стадією хвороби може розвинутися делірій і виникнути затримка сечовипускання.
Щоб вирішити проблему, необхідно перш за все ретельно проаналізувати всю наявну інформацію з історії хвороби про методи лікування, використовувані препарати, про звичайний режим дефекації. На підставі цих даних слід визначити норму та відхилення від норми в минулому й нині. Потім провести ректальне дослідження (щоб встановити наявність твердих калових мас), абдомінальну пальпацію (твердий кал може бути виявлений по всій довжині кишок), узяти до уваги скарги пацієнта на які-небудь симптоми, описані вище.
Необхідно продумати план втручань, враховуючи стан хворого. Так, пацієнт, близький до смерті, потребує догляду, спрямованого на усунення симптомів, що завдають незручність або страждання.
Активне лікування може включати зміну раціону харчування пацієнта — споживання більшої кількості рідини, волокнистої їжі (фруктів, зелених овочів, натуральних сухих сніданків), а також приймання проносних засобів.
Проносні засоби поділяються на:
• стимулювальні (підвищують перистальтику);
• такі, що розм'якшують кал;
• осмотичні засоби.
При непрохідності кишок приймати стимулювальні проносні
засоби не можна.
До засобів, що підвищують перистальтику, належать бісако-дил (у свічках або таблетках перорально), натрію пікосульфат (гу-
талакс), сенаде.
До засобів, що розм'якшують кал, — натрію докузат (норга-
лакс).
До осмотичних засобів належать: лактулоза, магнію гідроксид (магнезійне молочко) і магнію сульфат.
Необхідні втручання можуть включати введення в пряму кишку свічок з бісакодилом 1 раз на день (якщо контакт зі слизовою 'оболонкою прямої кишки неможливий, то слід призначати препарат перорально), а також клізми (при закрепі краще зробити олійну клізму, причому для кращого розм'якшення калових мас залишити її на всю ніч).
За потреби можна також використовувати мануальний спосіб евакуації фекалій; доти, поки кишки достатньо не спорожняться. Щоб запобігти повторному закрепу, слід продовжувати приймання проносних засобів. Будь-який пацієнт, що приймає опіоїдні знеболювальні препарати (слабкі опіоїди можуть бути причиною закрепу так само, як і сильнодіючі), повинен для профілактики
вживати проносний засіб. Інколи пацієнтові перед евакуацією кишок слід прийняти реланіум.
Завдання медичного персоналу — допомогти пацієнту вирішити цю проблему, навчити пацієнта, підбадьорити його. Здійснюючи догляд за пацієнтом, що страждає на закреп, медсестра повинна негайно реагувати на прохання про допомогу при дефекації. Необхідно (якщо це можливо для пацієнта) допомогти йому сісти на стілець, щоб поза була зручнішою. Краще поставити ноги пацієнта на спеціальну підставку — це допоможе напружити м'язи живота. Слід залишити пацієнта на самоті.
Медсестра повинна розповісти пацієнтові про режим харчування, який допоможе запобігти закрепу; навчити того, хто займається приготуванням їжі (якщо пацієнт перебуває вдома), коригувати меню, включати до нього продукти з високим вмістом волокон.
Причини закрепу:
1. Нерухомість і/або недостатня рухливість.
2. Неможливість залишитися на самоті.
3. Слабкість.
4. Опіоїди.
5. Порушення свідосмості:
— деменція;
— церебральна неоплазма.
6. Гіперкальціємія.
7. Патологія кишок.
8. Пухлини як причина кишкової непрохідності.
9. Паралізація.
10. Паралітична непрохідність кишок.
11. їжа і пиття:
— дегідратація як результат блювання, поліурії, обмеженого споживання води.
12. Медичні препарати:
— антихолінергічні засоби;
— діуретики;
— трициклічні сполуки (амітриптилін);
— НПЗП;
— антагоністи серотоніну.
13. Біль або страх перед болем; геморой.
Симптоми закрепу у пацієнтів:
1. Тверді калові маси погано виходять або при сильній непрохідності при спробі дефекації виходить рідина.
2. Зміни у функціонуванні кишок (немає дефекації більше ніж 3—4 днів).
3. Здуття живота.
4. Біль спазматичний (коліки).
5. Проблема із сечовою системою (затримка сечовипускання,
нетримання). !
6. Поганий апетит (можлива нудота).
7. Можливий делірій у пацієнтів похилого віку; супроводжується затримкою сечовипускання.
Діарея — це збільшена частота дефекації і/або розрідження калових мас. Якщо цей процес інтенсивний, його можна охарактеризувати як фекальне нетримання. Існує багато потенційних
причин діареї.
Для об'єктивної оцінки ситуації необхідно проаналізувати історію хвороби, методи лікування, лікарські засоби, що приймаються пацієнтом; узяти до уваги відомості про частоту й тип дефекації, тривалість симптомів, встановити, що є нормою для конкретного пацієнта, чи немає в пацієнта ознак дегідратації. Слід провести пальпацію черевної порожнини, щоб визначити наявність або відсутність у пацієнта непрохідності кишок, здійснити спостереження за станом калу, чи немає відхилень від норми (поява крові, гною, слизу, неперетравленої їжі).
Потім на підставі результатів обстеження пацієнта й аналізу наявної інформації необхідно спланувати дії. Серед них можуть бути зміни в харчуванні та терапії, дослідження калу на наявність мікроорганізмів і їхні реакції на дію антибіотиків, призначення медичних препаратів для лікування діареї.
Продукти харчування, які посилюють діарею: свіжі й сушені фрукти, горіхи, свіжі овочі, квасоля, сочевиця, цибуля, салати з майонезом, гострі блюда з приправами, свіжі овочі, усі злакові сухі сніданки, продукти з непросіяного борошна, алкоголь, кава (кофеїн), свіжий фруктовий сік.
Підбір медичних препаратів для лікування діареї може здійснюватися як з урахуванням специфіки онкологічного захворювання, так і без нього. Так, для лікування діареї при гострому променевому ентериті можуть бути призначені НПЗП, за наявності інфекції — відповідні антибіотики, при стеатореї (для підшлункової залози) — креон. Існують також неспецифічні засоби для лікування діареї, наприклад, адсорбенти (каолін, крейда), гідрофільні засоби, висівки, лоперамід (іммодіум), октреотид, опіоїди (морфіну гідрохлорид, кодеїн). У кожному конкретному випадку лікування закрепу має індивідуальний характер. За наявності органічних перешкод, які утруднюють пасаж калових мас, що загрожуює розвитку кишкової непрохідності, насамперед треба розглянути питання про необхідність хірургічного втручання (колостомія, міжкишковий анастомоз тощо). Часто однією з причин закрепу є непухлинна патологія прямої кишки відхідника (тріщина, геморой, парапроктит тощо) — у подібних випадках необхідне кваліфіковане патогенетичне лікування, спрямо-• ване на знесолення та полегшення акту дефекації.
При нормальній перистальтиці велике значення має врегулювання водного режиму (збільшення споживання рідини) і дієта з підвищеним вмістом клітковини (овочі, фрукти, крупи). Показані проносні засоби, підбір яких здійснюється індивідуально. За неускладнених обставин призначають сольові й рослинні проносні засоби, препарати, які збільшують об'єм калових мас. Для підтримання нормальної функції кишок проносні засоби приймають постійно і регулярно. За потреби застосовують більш сильні препарати.
Для усунення закрепу спочатку вживають заходів до спорожнення прямої кишки: олійна клізма на ніч, очисна клізма; за потреби доводиться механічно (мануально) видаляти тугі калові маси з ампули прямої кишки. Після спорожнення прямої кишки застосовують проносні свічки й потім переходять до приймання проносних засобів всередину.
Основні проносні засоби, що застосовуються в онкології Препарати, що стимулють перистальтику кишок Бісакодил (бісадил, лаксбене, дульколакс, перилакс тощо): таблетки, драже, свічки. Приймають одноразово 5—15 мг на ніч або вранці до їди. При застосуванні всередину ефект настає протягом декількох годин, у вигляді свічок — протягом 20—40 хв. Побічна дія: можливий колікоподібний біль у животі, діарея.
Лаксомаг (магнію гідроксид) — 0,8—1,8 г перед сном, таблетки необхідно розжувати.
Лаксофін (магнію гідроксид + парафін рідкий) по 1—2 столо-
пі ложки на півсклянки молока чи води перед сніданком або на
ніч.
Гуталакс, лаксигал (натрію пікосульфат): початкова доза —
10—12 крапель перед сном.
Магнію сульфат (сіль Біттера) — 10—ЗО г на одне приймання
за ЗО хв до їди.
Натрію сульфат (глауберова сіль) — 10—20 г до їди.
Ефект після приймання сольових проносних засобів настає через 0,5—5 год, тому їх краще призначати вранці.
Сенозиди: каліфаг, регулакс, пурсенід, тісасен, екстракт сени тощо — проносні засоби рослинного походження, які одержують із касії вузьколистної. Призначають по 1—2 таблетки після їди ввечері; за потреби дозу можна збільшити у 2 — 3 рази. Ефект настає через 8—10 год.
Препарати, які сприяють розм'якшенню калових мас, мають м'яку проносну дію: рицинова олія, вазелінове масло, парафін рідкий приймають по 20—40 мг, ефект настає через 5—б год, можливе приймання протягом декількох днів.
Осмотичні проносні засоби: лактулоза (дюфалак, лізалак, порталак) по 15—45 мл 1 раз на добу під час їди, протягом 3 днів, потім — підтримувальні дози 10—25 мл щоденно.
Препарати, які збільшують об'єм кишкового вмісту: муко-фальк, файберлакс — порошок із насіння подорожника для приймання всередину по 0,5—1 столовій ложці, змішують з водою.
Препарати комплексної дії: мусинум — рослинний проносний засіб, призначають по 1—2 таблетці перед сном; депурафлукс — рослинний чай, призначають по 1 чашці натще, вранці або перед сном. Дія препаратів настає через 8—10 год.
Мікроклізми: норгалакс, еиімакс. Ефект розвивається через 5—20 хв після введення препаратів у пряму кишку.
Профілактика закрепів повинна бути активною й постійною, критерієм її ефективності є регулярне спорожнення кишок і задовільний стан хворого. Велике значення має створення необхідних умов для нормального акту дефекації, забезпечення спокою.
Догляд за пацієнтом, що страждає на діарею, має свої особливості й вимагає від медсестри прояву уваги, турботи, доброти і терпіння. Медсестра повинна негайно реагувати на прохання пацієнта допомогти йому справити нужду. Для комфорту пацієнта слід залишити його на самоті, а також використовувати освіжу-вач повітря. Необхідно зробити все, щоб запобігти можливому перенесенню інфекції (краще, якщо хворий перебуватиме в окремій палаті).
Слід з'ясувати, чи немає в пацієнта ознак дегідратації, умовляти його більше пити, радити, яку їжу потрібно вживати, а від і якої відмовитися; робити все можливе, щоб пацієнт не відчував страху і занепокоєння, почувався спокійно та комфортно.
Деяким пацієнтам, які страждають на тяжку діарею, потрібний постійний догляд. Щоб запобігти таким ускладненням, як подразнення, мацерація шкіри або грибкова інфекція (наприклад, кандидоз), слід надавати хворим постійну підтримку, навчати їх заходам самодопомоги.
Комплексне лікування діареї починають із розробки відповідної дієти, яка виключає гострі, екстрактивні, смажені та подразнювальні страви (слизові супи, варений рис, відварене м'ясо й риба, киселі, висівки та ін.).
Протидіарейні препарати включають в'яжучі й протизапальні засоби, ферментні препарати та препарати, які знижують тонус і моторику кишок, адсорбенти: креои, мезим, панкреатин, панзи-норм, атапільгіт (каопектат, неоінтестопан), деемол, іммодіум, лоперамід,ентеробене, ентерол, активоване вугілля, полівідон, ентеродез, етакридин, капек та ін.
При порушеннях водно-електролітного балансу і кислотно-основного стану крові призначають регідрон (цитраглюкосолін). При дисбактеріозі призначають препарати, які сприяють відновленню кишкової мікрофлори: бактисубтил, біфідумбактерин, колібактерин, біфікол, лактобактерин, лінекс та ін.
У тому разі, коли причиною діареї є ускладнення променевої терапії, можна призначати НПЗП. За підозри на інфекційний характер діареї необхідні дослідження мікрофлори кишок, консультація лікаря-інфекціоніста і, за наявності показань, призначення антибіотиків.
Важливе значення має організація правильного догляду за хворими, які страждають на діарею. Бажано помістити пацієнта в окрему провітрювану палату з туалетом і необхідними умовами для забезпечення особистої гігієни. Для малорухомих хворих можна рекомендувати використання памперсів.
Для оцінки результату медсестра повинна акуратно вести записи про те, як функціонують кишки, відзначати ефективність режиму лікування, виявляти появу будь-яких ускладнень (наприклад, дегідратації).
Допомога онкологічним хворим при порушеннях дихання
Задишка — це неприємне відчуття утруднення дихання, яке нерідко супроводжується тривогою. Задишка найчастіше виникає або посилюється в останні кілька тижнів перед смертю.
Задишку, як правило, супроводжують такі симптоми, як та-хіпиое (почастішання дихання) і гіперпное (збільшення глибини дихання). Частота дихання у стані спокою при задишці може досягати ЗО—35 разів за 1 хв, а фізичне навантаження або стан триноги можуть збільшити цей показник до 50—60 за 1 хв.
Проте слід мати на увазі, що ні тахіпное, ні гіперпное не можуть слугувати діагностичними ознаками задишки. Задишка — явище суб'єктивне, тому її (як і біль) слід оцінювати на підставі опису хворим самопочуття.
Дихання людини контролюється дихальними центрами в стовбуровій частині мозку. Об'єм дихання значною мірою визначається хімічним складом крові, а темп дихання — механічними стимулами. Підвищення частоти дихання призводить до відносного збільшення мертвого об'єму дихання, зменшення припливного об'єму і зниження альвеолярної вентиляції.
У деяких пацієнтів із задишкою при фізичному навантаженні бувають напади дихальної паніки. Під час цих нападів у хворих виникає таке відчуття, ніби вони вмирають. При цьому страх, зумовлений задишкою, а також недостатня обізнаність про цей стан посилюють тривогу, що у свою чергу збільшує частоту дихання і,
як наслідок, задишку.
Причин виникнення задишки багато: вона може бути спровокована безпосередньо самою пухлиною, наслідками онкологічного захворювання, ускладненнями в результаті лікування, супутніми захворюваннями, а також комбінацією перерахованих вище
причин.
До причин, спровокованих безпосередньо самою пухлиною, належать: одно- або двобічний плевральний випіт, закупорка головного бронха, інфільтрація легені пухлиною, раковий лімфан-гіт, стиснення органів середостіння, випіт у перикарді, масивний асцит, розтягування живота.
Причини, що є наслідком онкологічного захворювання і/або втрати сил: анемія, ателектаз (часткове спадання легені),легенева емболія, пневмонія, емпієма (гній у плевральній порожнині), синдром кахексії, анорексії, загальна слабкість.
Задишку можуть спричинювати такі ускладнення лікування раку, як променевий фіброз і наслідки хіміотерапії, а також су! путні захворювання: хронічні неспецифічні захворювання легенів, астма, серцева недостатність і ацидоз.
У разі появи задишки слід пояснити хворому його стан і підбадьорити його, щоб зменшити відчуття страху та тривоги, а також спробувати змінити його спосіб життя: скласти режим дня так, щоб після навантаження завжди був відпочинок. Лікування залежатиме від причин, що зумовили задишку. Якщо причини виникнення стану зворотні, то допомогти може присутність близьких, заспокійлива бесіда, прохолодне сухе повітря, релаксаційна терапія, масаж, а також такі види лікування, як акупунктура, гіпноз.
При дихальній інфекції призначають антибіотики, при хронічній закупорці бронхів, спаданні легенів, стисненні органів середостіння — муколітики, кортикостероїди (дексаметазон, преднізолон); при раковому лімфангіті показана променева терапія, при плевральному випоті — лазерна терапія, при асциті — кортикостероїди, при серцевій недостатності — плевродез, відкачування рідини, сечогінні засоби, парацентез, переливання крові, інгібітори ангіотензин-перетворювального ферменту; при легеневій емболії — антикоагулянти.
Також при задишці можуть допомогти бронходилататори. Морфін зменшує позив до дихання, і його можна використовувати для зменшення задишки (якщо пацієнт вже приймає морфін, то слід збільшити дозу на 50 %, якщо пацієнт ще не отримує морфіну гідрохлориду, початкова доза — 5 мг кожні 4 год). Діазепам (реланіум) застосовується, якщо хворий переживає тривогу. Початкова доза препарату — 5—10 мг на ніч (2—3 мг для пацієнтів похилого віку). Після декількох днів, якщо у хворого виникне надлишкова сонливість, можна знизити дозу. Кисень також може бути корисним, якщо вдихати його за декілька хвилин до і через декілька хвилин після фізичного навантаження.
Медсестра повинна постійно контролювати, наскільки задовольняються щоденні потреби хворого (умивання, їжа, пиття, фізіологічні потреби, потреба в русі). Необхідно або запобігати задишці, щоб пацієнт задовольняв свої потеби сам, або забезпечувати йому належний догляд.
Медсестрі слід знати про причини задишки і застосовувати відповідне лікування. При інфекції органів дихання необхідно повідомити про це лікарю, забезпечити хворого плювальницею для збирання мокротиння, зробити все, щоб скоротити до мінімуму ризик поширення інфекції, надати пацієнтові положення, що ішриятиме кращій вентиляції легенів, а також застосувати посту-| тльний дренаж.
При догляді за хворим із задишкою медсестрі слід зберігати Оїгокій і впевненість у собі, не можна залишати пацієнта на самоті. Йому необхідно створити максимально комфортне середовище — відчинити вікна або поставити поруч вентилятор, а також надати можливість легко подати сигнал тривоги. Слід заохочувати пацієнта робити дихальні вправи та. навчити його техніці релаксації.
Медсестрі слід також заздалегідь навчити хворого, як контролювати дихання під час нападів дихальної паніки. Під час нападу необхідно забезпечити хворому спокійне середовище. Також може допомогти приймання діазепаму на ніч (5—10 мг).
Гикавка — це патологічний дихальний рефлекс, що характеризується спазмом діафрагми, який призводить до різкого вдиху і швидкого зімкнення голосових складок з характерним звуком.
Потенційні причини виникнення гикавки різноманітні. При раку в пізніх стадіях, гикавка переважно зумовлена розтягуванням шлунка (у 95 % випадків), подразненням діафрагми або діа-фрагмального нерва, токсичними ефектами при уремії та інфекції, пухлиною центральної нервової системи.
Можливо застосування методів екстреного лікування — стимуляції гортані, масажу місця з'єднання твердого й м'якого піднебіння за допомогою палички з ватою, застосування м'язових релаксантів, а також скорочення розтягування шлунка, підвищення парціального тиску вуглекислого газу в плазмі. Скоротити розтягування шлунка можна за допомогою м'ятної води (крапнути у воду), яка сприяє відрижці надлишку шлункового газу завдяки розслабленню нижнього стравохідного сфінктера; мето-клопраміду (церукалу), який скорочує нижній стравохідний сфінктер і прискорює спорожнення шлунка, а також засобів, що зменшують кількість газів (наприклад, диметикон). При цьому м'ятну воду й церукал не можна приймати одночасно.
Підвищити парціальний тиск вуглекислого газу в плазмі можна за допомогою зворотного вдихання повітря, видихнутого в паперовий мішок, або затримки дихання.
Серед м'язових релаксантів найбільш ефективні баклофещ (10 мг всередину), ніфедипін (10 мг всередищ'), діазепам (2 мг всередину).
Центрального пригнічення рефлексу гикавки можна досягля за допомогою приймання галоперндолу (5—10 мг всередину) або! хлорпромазину (аміназину) (10—25 мг всередину).
Більшість же «засобів бабусь» від гикавки полягають у пряД мій або в непрямій стимуляції гортані; наприклад, швидко про-1 ковтнути дві чайних (з верхом) ложки цукру, швидко випити дві 1 маленькі чарки лікеру, проковтнути роздроблений лід, кинути І холодний предмет за комір сорочки (блузи).
Шумне дихання (передсмертні хрипи) — звуки, які утворю-Я ються в процесі коливальних рухів секрету в нижній частині | глотки, в трахеї та в головних бронхах за рахунок вдихів і види- ] хів і не обов'язково є ознакою близької смерті. Шумне дихання І характерне для хворих, які дуже слабкі, щоб відкашлятися. У цьому разі необхідно покласти хворого на бік, щоб поліпшити дренаж дихальних шляхів. Навіть невелика зміна положення може значно заспокоїти дихання.
Знизити виділення секрету допоможе гіосцину бутилбромід (бускопан, спаніл).
Також дуже важливий правильний догляд за порожниною : рота, особливо якщо хворий дихає через рот. Оскільки в цьому разі пацієнт відчуває сильну сухість у роті, слід періодично протирати порожнину рота хворого вологим тампоном і наносити на губи тонкий шар вазеліну. Якщо хворий може ковтати, слід давати йому помалу пити.
Дуже важливо приділяти увагу родичам пацієнта, за можливості пояснити їм суть того, що відбувається, забезпечити психологічну підтримку й навчити правилам догляду за хворим.
Шумне та часте дихання вмираючого — явище, яке свідчить про останню спробу організму боротися з необоротною термінальною дихальною недостатністю. Виникає враження нелюдських страждань пацієнта, що нерідко зумовлює сильний стрес у близьких і сусідів по палаті. При цьому закупорки дихальних шляхів може й не бути.
У подібних випадках медсестрі, перш за все, слід досягти зменшення частоти дихання пацієнта до 10—15 за 1 хв за допомогою внутрішньовенного або внутрішньом'язового введення морфіну.
-------------------------------------—.....-----------------------------------— ■ ■--------------------------------------""-^------------------------------------------— ■..... ■ —------------------------------
Потрібно дво- або триразове збільшення дози морфіну порівняно з дозою, яка була потрібна для знеболення. При надмірних рухах плечей і грудної клітки можна ввести пацієнтові мідазолам (10 мг підшкірно, а потім кожну годину за потреби) або діазепам (10 мг инутрішньом'язово).
Кашель — це складний дихальний рефлекс, завдання якого — н н вести сторонні частинки й надлишок мокротиння з трахеї і бронхів. Кашель — певний захисний механізм. Проте тривалі на-шіди кашлю виснажують і лякають, особливо якщо кашель посилює задишку або пов'язаний з кровохарканням. Кашель також може призвести до нудоти та блювання, кістково-м'язового болю і навіть до перелома ребер.
Кашель буває трьох типів: вологий кашель (ефективним засобом відкашлювання); вологий кашель, але хворий дуже слабкий, щоб відкашлятися; сухий кашель, тобто мокротиння не вироблясться.
Основні причини кашлю можна умовно поділити на три групи: вдихання сторонніх частинок, надмірна бронхіальна секреція й аномальна стимуляція рецепторів у дихальних шляхах, наприклад, за рахунок дії антигіпертензивних ліків, таких як каптоприл
і еналаприл.
При раку в пізніх стадіях кашель може бути викликаний серцево-легеневими чинниками — уведенням рідин через ніс, курінням, астмою, хронічними обструктивними захворюваннями легенів, серцевою недостатністю, інфекцією органів дихання, пухлиною легенів і середостіння, паралічем голосових зв'язок, раковим лімфангітом, плевральним і перикардіальним випотом, а також причинами, пов'язаними з патологією стравоходу (шлун-ково-стравохідний рефлюкс), аспірацією при різних патологічних станах (нервово-м'язові хвороби, розсіяний склероз, інсульт).
Лікування кашлю залежить як від причини, так і від мети лікування. Наприклад, мета лікування кашлю у вмираючих — створення їм максимального комфорту. При цьому слід усувати лише зворотні причини. Так, істотний протикашльовий ефект від припинення куріння настає через 2—4 тиж. Але чи проживе хворий цей термін?
Є досить широкий вибір заходів і ліків, що полегшують кашель. Серед них: парові інгаляції з бальзамом (ментоловим, евкаліптовим), бромгексин, подразнювальні муколітики (зменшують утворення в'язкого бронхіального секрету, але подразнюють слизову оболонку шлунка й можуть спричинювати нудоту і блюван ня) — калію йодид, антиструмін, йодид 100/200; хімічні муколі тики (змінюють хімічний склад мокротиння і таким чином зни жують його в'язкість): наприклад, ацетилцистеїн (АЦЦ), а також центральні протикашльові препарати — кодеїн, морфін.
Серед нелікарських заходів треба відзначити надання пацієнтові зручної для відкашлювання пози, навчання його ефективному відкашлюванню, уникати чинників, що провокують кашель. І
Медсестра має бути пильною стосовно виявлення ознак інфекції дихальних шляхів і ускладнень, а в разі їхньої появи — негайно повідомляти лікаря. Потрібно допомагати хворому при здійсненні гігієни порожнини рота, а за появи перших ознак стоматиту проводити необхідні лікувальні заходи.
Допомога пацієнтові при нудоті та під час блювання
Нудота — неприємне суб'єктивне відчуття наступаючого блювання. Блювання — рефлекс форсованного виділення вмісту шлунку через рот (рис. 3).  Нудота може бути центрального або периферійного генезу (подразнення рецепторів тригерної зони в четвертому шлуночку або, Відповідно, подразнення рецепторів травного тракту). Протиблю-иотні засоби діють на рецептори різних рівнів, тому використання двох і більше протиблювотних засобів з різним механізмом дії с иигідним і раціональним підходом до контролю нудоти та блю-ііаиия. Вибір протиблювотного препарату залежить від причини нудоти й блювання.
Нудота може бути центрального або периферійного генезу (подразнення рецепторів тригерної зони в четвертому шлуночку або, Відповідно, подразнення рецепторів травного тракту). Протиблю-иотні засоби діють на рецептори різних рівнів, тому використання двох і більше протиблювотних засобів з різним механізмом дії с иигідним і раціональним підходом до контролю нудоти та блю-ііаиия. Вибір протиблювотного препарату залежить від причини нудоти й блювання.
Для того щоб встановити причину (або причини) появи цих симптомів, необхідно обстежити пацієнта і чітко проаналізувати стан.
Якщо в пацієнта переважає блювання (зі слабким відчуттям нудоти або взагалі без нудоти), то воно може бути спричинене:
— по-перше, затримкою евакуації їжі зі шлунка і в цьому разі супроводжується печією, гикавкою та відчуттям переповнення. Можлива й така причина, як пухлина шлунка або непрямий тиск прилеглої пухлини, а також асцит і гепатомегалія (збільшення печінки);
— по-друге, блювання може спровокувати шлунковий стаз унаслідок прийняття медичних препаратів (таких як хлорпрома-зин, амітриптилін, опіоїди);
— по-третє, причиною регургітації неперетравленої їжі і рідини після декількох хвилин проковтування може бути непрохідність стравоходу через пухлини стравоходу або непрямого тиску пухлин у легенях або бронхах. Пухлини стравоходу примушують пацієнта відригувати достатньо велику кількість в'язкої субстанції.
Стравохідні та фарингеальні (глоткові) інфекції, як, наприклад, кандидоз або вірусні інфекції, цитомегалія, можуть так само негативно впливати на загальний стан пацієнта.
Блювання без відчуття нудоти може зумовлювати підвищений внутрішньочерепний тиск (наприклад, унаслідок церебральної пухлини). Перед нападом блювання пацієнт може відчувати головний біль і підвищену чутливість до світла.
Блювання, що супроводжується незначним відчуттям нудоти, може бути спричинене синдромом шлункового стиснення.
Якщо в пацієнта спостерігається тільки нудота або нудота, що супроводжується блюванням, то ці симптоми можуть бути зумовлені хімічними чинниками. Таким чинником може бути приймання препаратів, що зумовлюють шлунковий стаз та діють н ділянку блювотного центру (дигоксин, опіоїди, фенітоїн, карба-мазепін, депакін, метронідазол); а також приймання ліків, які можуть провокувати шлунково-кишкове подразнення НПЗП, наприклад, натрію диклофенак; цитотоксичні препарати; антибіотики, що приймаються тривало; мінерали, наприклад, залізо).
До появи подібних симптомів може призвести біохімічний дисбаланс, що настає в результаті уремії, гіперкальціємії (ниркової недостатності і метастазів в кістках, дегідратації), а також бактерійні токсини, інфекція, септицемія (зараження крові).
Причиною нудоти і блювання може бути стимуляція провідних шляхів блукаючого нерва в результаті фарингеального подразнення — кандидоз, мокротиння (легенева інфекція, неоплазма), метастази в печінку, з набуханням і, як наслідок, розтягненням слизової оболонки печінки та сечоводу (ниркові камені, інфекція, запалення, неоплазма).
Нудота і блювання можуть виникати внаслідок непрохідності кишок (затримки дефекації, неоплазми, що створює прямий або непрямий тиск на кишки). У цьому разі пацієнт щоразу може від-1 чувати нудоту, рідко буває блювання з невеликою кількістю фекальної рідини.
Страх і занепокоєння може також спровокувати нудоту та навіть блювання. Відчуття нудоти і блювання можуть бути звичайними реакціями організму на якусь неприємну подію (наприклад, хіміотерапія). Зумовлювати нудоту можуть і неприємні відчуття, такі як відчуття вібрації в шлунку (ніби в ньому літають метелики).
Блювотні маси, які мають вид кавової гущі (це кров, видозмінена в результаті шлункової секреції) або містять в собі свіжу кров, можуть свідчити про гастрит або з'являтися після променевої терапії, прийому алкоголю, медичних препаратів, після хіміотерапії, а також у результаті пептичної виразки, неоплазми.
Нудота і блювання, що супроводжуються запамороченням при русі, указують на ураження середнього вуха, неоплазму, інфекцію або хворобу Меньєра (ендолімфатична водянка).
Для того щоб зробити остаточні висновки про причини появи симптомів нудоти і блювання, необхідно проаналізувати методи лікування та інформацію, що міститься в історії хвороби, і відповісти на такі запитання:
1. Де локалізується первинна пухлина і метастази?
2. Які лікарські препарати пацієнт приймає зараз?
3. Чи має пацієнт якісь інші проблеми зі здоров'ям, які могли 0 отити одним з чинників такого стану (наприклад, пухлина в ле-І'іших, яка може стати причиною кашлю, проблеми з нирками,
М,н ісогольна залежність)?
4. Який загальний стан хворого (дегідратація, інфекції, функціонування кишок, чи є проблеми із сечовою системою)?
Потім необхідно проаналізувати всі випадки нудоти і блюван-ин, які виникали раніше, і відповісти на запитання:
1. Чи є якийсь прямий зв'язок між нудотою, блюванням і якоюсь подією?
2. Чи існують якісь сприятлі для такого стану чинники, наприклад вигляд і запах їжі, кашель, перев'язка рани, біль?
3. Який вигляд мають блювотні маси? Виходять вони зі шлунку чи з травного тракту? Чи містять кров? У якій кількості?
Після того, як проведено ретельний аналіз обставин, необхідно продумати і спланувати дії, спрямовані на усунення симптомів. Слід знизити вплив чинників, які провокують нудоту та блю-ііання. Наприклад, якщо нудоту і блювання спричинює кашель, то слід, провести лікування легеневої інфекції (за її наявності), ішкористовувати медичні препарати, що допомагають зупинити кашель. Якщо причиною є гастрит, то потрібно досягти зниження кислотності шлунка. Можливо, слід припинити вживання препаратів, які подразнюють шлунок (кортикостероїдів, антибіотиків, НПЗП). Якщо в пацієнта закреп, то йому потрібно вживати більше рідини і проносні засоби.
Є також лікарські препарати, які полегшують симптоми нудоти і блювання. Так, наприклад, галоперидол діє на блювотний центр. Метоклопрамід (церукал) і домперидои (мотиліум) впливають на шлунок та кишки, підвищують їхню активність. Про-хлорперазин (метеразин) і хлорпромазин (аміназин) діють на вестибулярні ядра (токсичні). Ондансетрон (латран) впливає на блукаючий нерв (токсичний). Діазепам (реланіум) діє на кору головного мозку, усуває занепокоєння. Кортикостероїди, наприклад дексаметазон, зменшують запалення, знижують внутрішньочерепний тиск.
Не потрібно нехтувати і нелікарськими заходами усунення нудоти та блювання. Слід потурбуватися про спокійне навколишнє середовище і зменшити вплив тих чинників, які можуть спроч вокувати появу неприємних симптомів. Наприклад, не показуваї ти пацієнтові їжу, яка спричинює в нього нудоту, давати йому легку їжу невеликими порціями.
Здійснюючи догляд за пацієнтом, у якого виникають нудо та блювання, необхідно:
1) потурбуватися про те, щоб запах їжі не досягав пацієнта;
2) переконувати його пити і їсти потрохи, але часто;
3) скласти особливе меню, щоб пацієнт не вживав їжу, яка по силює нудоту і блювання;
4) передбачати появу позивів до блювання, тобто поруч з пацієнтом постійно має бути спеціальний посуд. Зробити так, щоб пацієнт міг завжди викликати екстрену допомогу;
5) бути поруч з пацієнтом, коли в нього виникає блювання, забезпечити, по можливості, максимальний комфорт;
6) запропонувати воду, щоб він міг прополоскати рот;
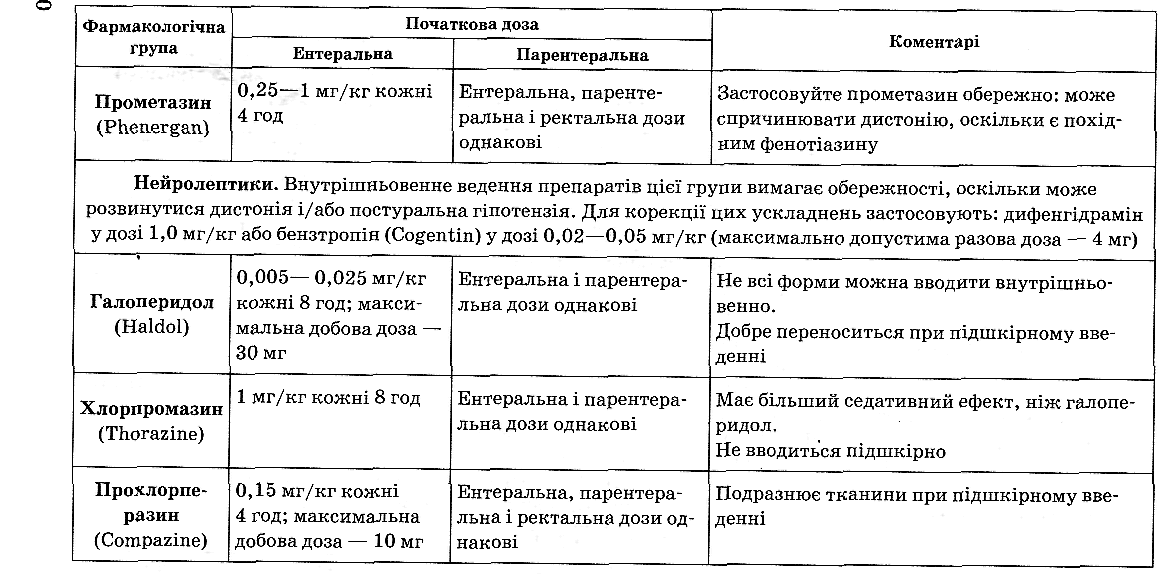
7) дати протиблювотні препарати (табл. 5), прописані лікарем, проконтролювати ефективність їх дії, доповісти про все лікарю;
8) для медичних препаратів (протиблювотних та ін.) повинна бути відповідна система застосування. Наприклад, не варто приймати ліки перорально, якщо це посилює нудоту й блювання;
9) спостерігайте за станом пацієнта, чи немає ознак дегідратації (суха, нееластична шкіра, затримка сечовипускання, головний біль);
10) інформуйте лікаря про кількість і частоту позивів до блювання;
11) спостерігайте за станом ротової порожнини хворого, чи немає ознак стоматиту або езофагіту (біль може виникнути внаслідок печіння);
12) пацієнтові краще пити газовану воду, наприклад содову. Якщо в пацієнта стоматит або езофагіт, кислих напоїв треба уникати;
13) завжди виконуйте свої обов'язки тихо й спокійно, не метушіться. Необхідно, щоб пацієнт перебував у максимально комфортній обстановці.


| Фармакологічна група | Початкова доза | Коментарі | |
| Ентеральна | Парентеральна | ||
| Кортикостероїди | |||
| Доза навантаження | Ентеральна і паренте- | Допомагає при станах, пов'язаних з розтягу- | |
| — 1 мг/кг, підтриму- | ральна дози однакові | ванням капсули печінки, при анорексії, під- | |
| Дексаметазон | вальна доза — | вищенні внутрішньочерепного тиску. | |
| (дексон, Бесасігоп) | 0,1 мг/кг кожні 6— 8год | Добре переноситься при підшкірному введенні. Можуть бути затяжні побічні ефекти: зміна настрою або справжні психози | |
| Алтихолінергетикн | |||
| Достатньо пошире- | 0,006 мг/кг кожні 6 год | Допомагає при нудоті і блюванні, які спрово- | |
| ною є трансдермальна форма, яка містить | внутрішньовенно або підшкірно | ковані рухами. Добре переноситься при підшкірному | |
| Скополамін | 1 мг скополаміну і застосовується протягом 3 днів. Рекомен- | введенні. Можна згинати пластир; розрізати не рекомендується. | |
| дується фіксувати за вухом | Може спричинювати анізокорію |
Чинники, що впливають на гігієну порожнини рота
Серед цих чинників виділяють:
— спроможність пацієнта самостійно чистити зуби;
— кількість і стан натуральних зубів;
— інфекцію (кандидозний стоматит, виразки);
— дегідратацію (сухість у роті);
— застосування медичних препаратів (морфій, стероїдні препарати, антибіотики, антихолінергічні засоби);
— порушення метаболічного процесу: цукровий діабет, запалення щоки, анемія;
— застосування таких методів лікування, як хіміотерапія, локальна променева терапія;
— паралізація (прозопоплегія або інсульт);
— локальні пухлини;
— травми, пошкодження;
— наявність у блювотних масах жовчі, фекалій, крові;
— легенева інфекція (неприємний запах із рота; гнійне мокротиння).
Здійснюючи догляд за пацієнтом, допоможіть йому дотримуватися нормального гігієнічного режиму,
Нйвчіть його основним принципам догляду за порожниною рота, поясніть йому, чому необхідне дотримання цих гігієнічних правил.
Щодня спостерігайте за станом ротової порожнини, язика, питайте пацієнта, чи немає в нього в роті неприємних відчуттів.
Якщо в пацієнта суха поверхня язика, потрібно щоденне чищення (2—3 рази) м'якою зубною щіткою з розчином соди. Спробуйте дати пацієнтові шматочок свіжого ананаса, що містить спеціальні ферменти, які допомагають прочищати ротову порожнину. Полоскати рот слід після кожного вживанння їжі.
Доцільно використовувати лікувально-профілактичні зубні пасти, які містять антисептики. У разі розвитку інфекції порожнини рота потрібна консультація стоматолога і призначення протизапальних препаратів: амбазон (фарингосепт), біклотимол (гексаспрей, гексадрегіс), гексаліз, інгаліпт, ротокан, себідин, по-лімінерол та ін. Якщо у хворого кандидозний стоматит, використовуйте ністатин, кетоконазол.
Якщо в пацієнта немає зубів, давайте йому протерту їжу, щоб її було легко ковтати.
Якщо в пацієнта сухість у роті, йому слід часто й потрох пити. Давайте хворому маленькі шматочки льоду, газовану воду; Слід виключити антихолінергічні засоби, використовувати вазе лін для змащення губ.
Якщо хворий паралізований (геміпарез), то не забувайте кожного разу після їди чистити йому рот.
Догляд за пацієнтами зі стомою
Різноманітні стоми (штучне виведення отвору порожнистого органа на шкіру) виконують хворим онкологічного профілю. Серед них розрізняють: годувальні стоми для забезпечення харчування (гастростома, ентеростома); видільні стоми (колостома, ен-1 теростома, цистостома, нефростома); дихальні (трахеостома). Крім того, іноді застосовують штучні зовнішні нориці: жовчні, панкреатичні, плевральні. Будь-яка стома значно впливає на спосіб життя хворого, суттєво погіршуючи його якість, тому організація правильного догляду за хворим дає можливість забезпечити вищий рівень його побутової і соціальної адаптації.
Основну увагу треба приділити забезпеченню контролю над стомою, позбавленню від сторонніх виділень і запаху та догляду за шкірою.
За наявності трахеостоми догляд за шкірою здійснюють за допомогою захисних пом'якшувальних кремів, забезпечують постійне видалення мокротиння за допомогою одноразових серветок. Трахеостому можна прикрити марлевою пов'язкою, схованою за високим комірцем або шийним платком.
Гастро- або ентеростома можна добре приховаюти під одягом, але вимагають серйозного догляду за шкірою, яка зазнає подразливого впливу шлункового або тонкокишкового вмісту. Шкіру в ділянці стоми необхідно регулярно мити теплою водою з милом, обробляти пом'якшувальними протизапальними мазями та кремами і покривати шаром захисної мазі. Часта зміна пов'язки дає змогу уникнути запалення і стороннього запаху.
Основою догляду за колостомою на черевній стінці є правильне застосування калоприймача. Різноманітні сучасні моделі ка-лоприймачів дають можливість забезпечити досить прийнятний рівень якості життя і соціальної активності хворих. Дуже важлива правильна гігієна шкіри навколо колостоми: промивання теплою водою і милом, протизапальні креми і мазі, захисне мазеве
покриття.
Доцільне дотримання спеціальної дієти, спрямованої на профілактику діареї і забезпечення більш густої консистенції калу. Цьому сприяють: варений рис, макаронні вироби, картопля, білий хліб, банани, яблучний сік, сир. Навпаки, пиво та алкогольні напої, фруктові соки, мінеральні води, квасоля, горох, свіжі овочі і фрукти, кофеїновмісні напої, спеції, гострі страви, кисломолочні продукти, горіхи, шоколад сприяють газоутворенню та розвитку діареї.
За наявності сечової стоми більшість проблем пов'язані із забезпеченням герметичності, запобіганням підтіканню сечі і профілактикою розвитку інфекції. Наявність постійного катетера в сечовому міхурі може призвести до розвитку циститу, який супроводжується гематурією і висхідною інфекцією. Для профілактики циститу сечовий міхур регулярно (через 1—3 год) промивається розчинами антисептиків (фурацилін, бетадин), профілактично призначають уросептики (цистон, нітроксолін, фурадонін та ін,). Обов'язковий постійний контроль за прохідністю катетера, регулярне промивання і за необхідності його заміна. З метою своєчасної діагностики інфекції через 2—3 дні проводять аналізи сечі. Необхідний також захист шкіри і догляд за нею за допомогою мазевих пов'язок.
Велику роль відіграє загальний догляд за хворим: створення умов для самостійного дотримання правил особистої гігієни; розуміння проблем хворого і делікатне ставлення до них; регулярна ванна, душ або загальний туалет тіла в постелі; провітрювання приміщення і застосування дезодорантів. Досвід показує, що при правильному догляді хворі зі стомами можуть цілком адаптуватись до нових умов і вести активний спосіб життя.
Читайте також:
- Активні інгредієнти, що входять до складу препаратів для симптоматичного лікування лихоманки.
- Активні інгредієнти, що входять до складу препаратів для симптоматичного лікування сухого кашлю.
- Алгоритм бесіди провізора з хворим при виборі безрецептурного лікарстького препарату для симптоматичного лікування закрепу
- Алгоритм вибору групи ЛП для самолікування діареї
- Алгоритм здійснення фармацевтичної опіки пацієнта з печією при виборі безрецептурного препарата для симптоматичного лікування цього симптому поданий на мал. 19.
- Алгоритм розпитування провізора хворого при виборі безрецептурного препарату для лікування болю в суглобах (за В.П.Черних, І.О.Зупанцем і В.О.Усенко, 2002).
- Безрецептурні препарати для лікування гастроентерологічних захворювань
- Біологічні способи лікування ран.
- Взаємодія безрецептурних ЛП для для лікування простуди з їжею й алкоголем
- Взаємодія ЛП для лікування суглобової патології з іншими
- Вибір лікування
- Визначення тактики і методу операційного лікування при кровотечі з варикозно розширених вен стравоходу.
| <== попередня сторінка | | | наступна сторінка ==> |
| Біотерапія | | | Непрохідність кишок |
|
Не знайшли потрібну інформацію? Скористайтесь пошуком google: |
© studopedia.com.ua При використанні або копіюванні матеріалів пряме посилання на сайт обов'язкове. |